Atopic dermatitis in a capuchin monkey (Cebus capucinus)
Barrueta Acevedo, F.M
Resumen
La dermatitis atópica (DA) es una enfermedad inflamatoria y algunas veces crónica, de la piel, caracterizada por xerosis, prurito y lesiones eritematosas con incrementada pérdida de agua transepidérmica. Se han visto variantes en los genes que regulan la integridad de la barrera epidérmica y han mostrado que están asociadas o ligadas con DA. Hay muchos factores medioambientales que se han asociado con DA, incluyendo la exposición a los ácaros del polvo y alérgenos alimenticios. El presente artículo describe un caso de dermatitis atópica en una hembra de mono capuchino, su tratamiento y evolución.
Palabras clave: Dermatitis atópica, alérgenos, mono capuchino, Cebus capucinus.
Abstract
Atopic dermatitis (AD) is sometimes a chronic, inflammatory disease of the skin, which is characterized by xerosis, pruritus, and erythematous lesions with increased transepidermal water loss. Variants in genes that regulating the integrity of the epidermal barrier have been saw and have shown that they are associated or linked with AD. There are many environmental factors that have been associated with AD, including exposure to house dust mites and food allergens. That article describes the case of atopic dermatitis in a female capuchin monkey, its treatment and improvement.
Key words: Atopic dermatitis, allergens, capuchin monkey, Cebus capucinus.
Introducción
La piel y las mucosas por estar en la interfase con el ambiente es el lugar donde se localizan e interaccionan el sistema inmune innato y adaptado. En los pacientes con dermatitis atópica existen diversos defectos en este sistema inmune innato que están involucrados en su desarrollo.
La dermatitis atópica (DA) es una dermatosis inflamatoria, prurítica, de curso crónico, caracterizada por el desarrollo de lesiones de eczema con un patrón de distribución característico que afecta a individuos que presentan una hiperreactividad cutánea frente a diversos factores ambientales que son inocuos para los individuos no atópicos. Los pacientes atópicos a menudo presentan niveles séricos de IgE elevados.
Epidemiología
La dermatitis atópica afecta con mayor frecuencia a los animales jóvenes, pero puede afectar en la edad adulta. Las características clínicas varían según la edad de afectación. El eczema atópico suele tener un curso crónico y en modo de brotes, mejorando en la mayoría de los pacientes con la edad.
Genética, inmunidad y patogenia
La dermatitis atópica es una enfermedad multifactorial, a la que se han asociado algunos factores genéticos. Resulta por lo tanto, de la interacción entre diversos genes y factores ambientales.
La mayoría de los estudios genéticos de la atopia se orientaron inicialmente a los mecanismos inmunes, que característicamente muestran un predominio de reacciones Th2 con producción de niveles elevados de IgE. Más recientemente se han estudiado genes involucrados en la inmunidad, inflamación, infección y la función barrera cutánea. Si bien los genes pueden ser categorizados en relación a su lugar funcional primario, existe una interacción muy significativa entre la inmunidad cutánea (tanto innata como adquirida) y la función de barrera, que juega un papel fundamental en el control de la entrada de alérgenos y agentes infecciosos.
Tabla 1. Factores genéticos involucrados en la dermatitis atópica
El sistema inmune innato cutáneo está compuesto por tres componentes principales:
- Barrera anatómica/física (estrato córneo y uniones intercelulares).
- Celular (células de presentación antigénica, queratinocitos, mastocitos y polimorfonucleares).
- Elementos secretorios (péptidos antimicrobianos (AMP), citocinas y quimiocinas).
Las alteraciones en la función barrera son un factor determinante en el desarrollo de la dermatitis atópica, permitiendo la entrada de alérgenos a través de la piel. La función barrera se encuentra en las porciones inferiores del estrato córneo, constituida por queratinocitos diferenciados (corneocitos) unidos entre sí por los corneodesmosomas. La hiperactividad de las proteasas epidérmicas y exógenas (producidas por el Staphylococcus aureus y por el ácaro del polvo entre otros) provoca una ruptura de los corneodesmosomas, permitiendo la entrada de alérgenos, que son captados por las células de Langerhans y presentados a los linfocitos T.
 |
Fig. 1. Defectos en la función barrera en la dermatitis atópica. (Cork, 2009)
|
Tras el contacto con la piel, los alérgenos son presentados a las células T indiferenciadas (Th0) en el ganglio linfático, por parte de las células de Langerhans. Como respuesta a la presentación antigénica, las células Th (Linfocitos T cooperadores) pueden producir dos patrones de citocinas diferentes que dividen a los linfocitos T en dos subgrupos, los Th1 y los Th2. Las citocinas inflamatorias involucradas en las respuestas alérgicas son producidas especialmente por el subgrupo de células Th2, mientras que las citocinas producidas por las células Th1 tienden a antagonizar las respuestas inflamatorias alérgicas. El predominio de la respuesta de células Th2 viene determinado por varios factores, entre los que se incluyen el aumento de producción de IL-4, la baja producción de IL-12 por parte de las células de Langerhans y factores producidos por las células epidérmicas.
Tabla 2. Inmunidad innata cutánea y defectos relacionados en los pacientes con dermatitis atópica
Los Th2 producen varias citocinas como la interleucina 4 y la IL 13, que son potentes estimuladores de la producción de IgE y la interleucina 5 que es necesaria para el crecimiento y diferenciación de eosinófilos. Los linfocitos Th1 son producidos en presencia de niveles altos de IL-12 y producen interleucina 2, interferon γ factor de necrosis tumoral alfa, linfotoxina, y otras citocinas que promueven las respuestas inmunes contra los patógenos intracelulares e inhiben la síntesis de IgE por parte de las células B.
En las lesiones cutáneas de dermatitis atópica se encuentra un predominio de linfocitos Th2, lo cual produciría una producción aumentada de interleucina 4 y de IgE, lo que caracteriza a las fases agudas de la enfermedad.
Existen diversas evidencias que sugieren que las alteraciones inmunes sean uno de los componentes fundamentales de la dermatitis atópica, estos incluyen alteraciones de las poblaciones de linfocitos T, de las células de Langerhans, niveles de IgE elevados y el desarrollo de infecciones cutáneas.
Alteración en las subpoblaciones de linfocitos T
Diversos estudios han demostrado que las reacciones inflamatorias presentes en los individuos con atopia están determinadas por una proliferación de linfocitos T cooperadores de clase Th2. En general, cuando se entra en contacto con diversos alérgenos (derivados del polen, ácaros, etc.) los adultos y crías sin atopia desencadenan una reacción inmune de baja intensidad, con producción de anticuerpos con especificidad para el alérgeno de clase IgG1 e IgG4 e "in vitro" sus células T responden al contacto con el alérgeno con una respuesta de células T cooperadoras del tipo Th1, con producción de interferón-γ e interleucina 2.
Los individuos con atopia, por el contrario, cuando entran en contacto con los alérgenos producen una respuesta con formación de anticuerpos de clase IgE, y la exposición a los alérgenos de las células T de estos in vitro, provoca una respuesta de células T cooperadoras del tipo Th2, con producción de interleucina 4, 5 y 13. Este predominio de células Th2 que se observa en los atópicos estaría determinado por factores genéticos y ambientales, requiriendo para su desarrollo, además de esta predisposición, la existencia de alteraciones en la piel y de factores desencadenantes.
En las lesiones agudas de dermatitis atópica, caracterizadas por lesiones de eczema, edema y vesiculación, existe un predominio de células Th2, pero en las lesiones crónicas con engrosamiento cutáneo y liquenificación, existe un cambio en el tipo de infiltrado con predominio de células Th1.
 |
Fig. 3. Lesiones cutáneas e inflamación facial.
|
 |
Fig. 4. Lesiones cutáneas e inflamación facial. Detalle.
|
 |
Fig. 5. Lesiones cutáneas, vista lateral.
|
Resultados
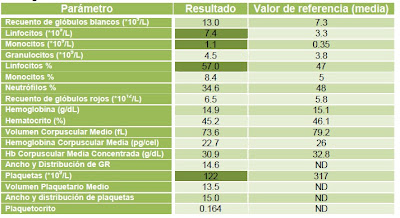
Tabla 3. Hemograma.
El resultado bacteriológico sugiere la presencia de Staphylococcus aureus como agente causal de la dermatitis, y el antibiograma señala susceptibilidad de este a enrofloxacina, por lo que se inicia el tratamiento con esta. Durante la siguiente semana se observa la evolución del caso, con gran mejoría tras la administración de antibiótico.
Discusión y conclusiones
La dermatitis atópica es una enfermedad multifactorial, resultante de la interacción de muchos genes con factores medioambientales. La identificación de variantes en tres grupos de genes que integran la barrera epidérmica en pacientes con dermatitis atópica, sugiere que, en la mayoría de los casos existe un evento inicial que desencadena la enfermedad, el cual generalmente se presenta en animales jóvenes.
El entendimiento de las interacciones genéticas y medioambientales en el desarrollo de la dermatitis atópica, puede sugerir el uso precavido de ciertas sustancias que podrían dañar la barrera epidérmica.
La colonización con Staphylococcus aureus es común en muchas especies animales y puede agravar la dermatitis. Sin embargo, el uso de antibióticos tópicos no ha mostrado beneficios significativos en los casos de dermatitis atópica, y puede crear resistencia bacteriana. Estos tratamientos, junto con antiinflamatorios se deben reservar para casos muy severos de infección por S. aureus.
Es posible que en este caso la presencia de estrés crónico haya sido un factor desencadenante de la dermatitis, ya que la debilitación del sistema inmune pudo favorecer la proliferación de Staphylococcus aureus.
Bibliografía
- Bat-Chen Friedman MD Ran D. Goldman. Anti-staphylococcal treatment in dermatitis. Canadian Family Physician • Le Médecin de famille canadien | Vol 57: june • juin 2011.
- De Benedetto A, Agnihothri R, McGirt LY, Bankova LG, Beck LA. Atopic dermatitis: a disease caused by innate immune defects? Proc Natl Acad Sci U S A. 2006 Jun 6;103(23):8816-21. Epub 2006 May 24.
- DeBoer DJ. Canine atopic dermatitis: new targets, new therapies. Acta Vet Hung. 2006 Dec;54(4):473-84.
- Hong SW, Kim MR, Lee EY, Kim JH, Kim YS, Jeon SG, Yang JM, Lee BJ, Pyun BY, Gho YS, Kim YK. Extracellular vesicles derived from Staphylococcus aureus induce atopic dermatitis-like skin inflammation.Immunol Allergy Clin North Am. 2010 Aug;30(3):309-21.
- Kim HJ, Kang MH, Park HM. Common allergens of atopic dermatitis in dogs: comparative findings based on intradermal tests..J Vet Sci. 2011 Sep;12(3):287-90.
- Michael J. Cork, Simon G. Danby, Yiannis Vasilopoulos, Jonathan Hadgraft, Majella E. Lane, Manar Moustafa, Richard H. Guy, Alice L. MacGowan, Rachid Tazi-Ahnini and Simon J. Ward. Epidermal Barrier Dysfunction in Atopic Dermatitis. Journal of Investigative Dermatology (2009), Volume 129.
- Ong PY, Leung DY. The infectious aspects of atopic dermatitis. J Invest Dermatol. 2009 Jan;129(1):14-30.
- Tarpataki N. Recent developments in canine atopic dermatitis: a review. Allergy. 2011 Mar;66(3):351-9.
- Terada M, Tsutsui H, Imai Y, Yasuda K, Mizutani H, Yamanishi K, Kubo M, Matsui K, Sano H, Nakanishi K. Contribution of IL-18 to atopic-dermatitis-like skin inflammation induced by Staphylococcus aureus product in mice. J Nutr. 2004 Aug;134(8 Suppl):2056S-2061S.